
腎臓病は、腎臓の糸球体や尿細管が冒されることで、腎臓の働きが悪くなる病気です。腎臓病にはさまざまな種類があり、それぞれの原因や症状も異なります。
腎臓の機能はいちど失われると、回復することがない場合が多く慢性腎不全といわれる病態になります(急性腎不全の場合は機能が回復することもあります)。しかし、近年では医療技術が進歩し、早期に治療を開始すれば、腎臓の機能の低下を防いだり、遅らせたりすることが可能になりました。
また、末期腎不全まで進行し、腎機能の回復が見込めない状態になっても、透析療法や移植といった腎代替療法の中でもさらに治療法の選択肢が増えているため、患者自身のQOL(生活の質)に合った治療を受けることができます。
腎臓病の種類については、こちらからご覧ください
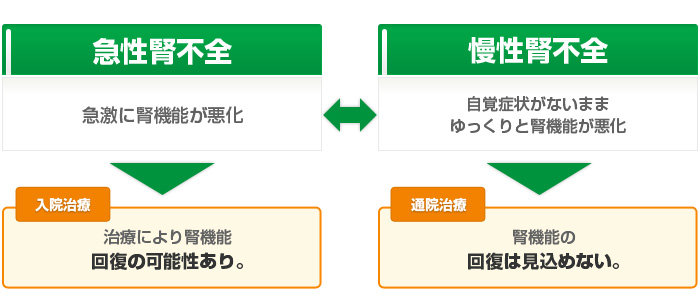
腎臓病が進行して腎臓の働きが弱くなると腎不全といわれる状態になります。腎不全には、急激に腎臓の機能が低下する急性腎不全と、数か月から数十年の長い年月をかけて腎臓の働きがゆっくりと悪くなる慢性腎不全があります。
急性腎不全では、適切な治療を行って腎臓の機能を悪化させた原因を取り除くことができれば、腎臓の機能が回復する可能性があります。多くの場合、入院して治療を受けることになります。一方、慢性腎不全では、腎不全の進行に伴って腎臓の機能が徐々に失われ、失われた腎機能が回復する見込みはほとんどありません。
急性腎不全では、適切な治療を行って腎臓の機能を悪化させた原因を取り除くことができれば、腎臓の機能が回復する可能性があります。多くの場合、入院して治療を受けることになります。一方、慢性腎不全では、腎不全の進行に伴って腎臓の機能が徐々に失われ、失われた腎機能が回復する見込みはほとんどありません。
症状
急性腎不全では通常、尿の出が悪くなったり(乏尿)、あるいは全く出なくなったり(無尿)します。
慢性腎不全では腎機能の低下の程度が軽い間はほとんど症状がありませんが、腎機能がかなり低下してくると尿の量が増える(特に夜間)、目のまわりや足のむくみ、疲れやすい、食欲がない、息切れがする、皮膚がかゆいなどの症状が出てきます。
慢性腎不全では腎機能の低下の程度が軽い間はほとんど症状がありませんが、腎機能がかなり低下してくると尿の量が増える(特に夜間)、目のまわりや足のむくみ、疲れやすい、食欲がない、息切れがする、皮膚がかゆいなどの症状が出てきます。
慢性腎不全で体内に尿毒素や余分な水分が蓄積し、尿毒症状が出ているものの、透析を受けなくてもよい状態を腎不全保存期といいます。この時期は、降圧薬による血圧管理、塩分と水分の制限によって余分な水分の蓄積を防ぐ、タンパク質・リン・カリウムの摂取制限とエネルギーの十分な摂取などの食事療法、症状に応じた薬剤の投与などによって腎不全の進行を遅らせることができます。
腎不全保存期の治療にもかかわらず、腎機能の低下が進行した状態が末期腎不全です。末期腎不全(透析期)では尿毒症の症状が強くなるため、体内にたまった老廃物を除去するためになんらかの腎代替療法が必要となってきます。末期腎不全では、対症療法として人工透析療法(腹膜透析や血液透析)、根治療法として腎臓移植(献腎移植や生体腎移植)があります。
腎不全保存期の治療にもかかわらず、腎機能の低下が進行した状態が末期腎不全です。末期腎不全(透析期)では尿毒症の症状が強くなるため、体内にたまった老廃物を除去するためになんらかの腎代替療法が必要となってきます。末期腎不全では、対症療法として人工透析療法(腹膜透析や血液透析)、根治療法として腎臓移植(献腎移植や生体腎移植)があります。
慢性に経過するすべての腎臓病
慢性腎臓病(chronic kidney disease=CKD)は慢性に経過するすべての腎臓病を指します。CKDの原因にはさまざまなものがありますが、生活習慣病(糖尿病、高血圧など)や慢性腎炎が代表的でメタボリックシンドロームとの関連も深く、誰もがかかる可能性のある病気です。日本ではCKDの患者が約1,330万人(20歳以上の成人の8人に1人)いると考えられ、新たな国民病ともいわれています。
症状
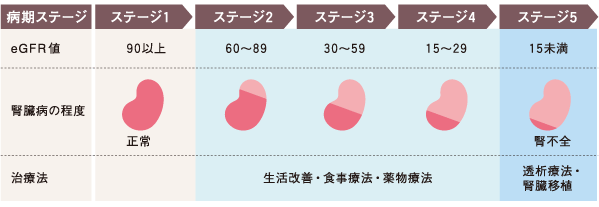
CKDの初期は自覚症状がありません。病気が進行すると、夜間尿、貧血、倦怠感、むくみ(浮腫)、息切れなどの症状が現れてきます。これらの症状が自覚されるときには、すでにCKDがかなり進行している場合が多いといわれています。体調の変化に気をつけているだけでは、早期発見は難しいのがこの病気の特徴です。早期発見のためには、定期的な検査が有効です。腎臓の働き(腎機能)の指標はGFR(糸球体濾過量)で表されます。
診断基準については、こちらをご覧ください
診断基準については、こちらをご覧ください
定義
下記の(1)、(2)いずれか、または両方が3か月以上持続した状態のことをいいます。
| 1. | 尿検査、画像診断、血液検査、病理などで腎障害の存在が明らかで、特に0.15g/gCr以上のタンパク尿(30mg/gCr以上のアルブミン尿)がある。 |
|---|---|
| 2. | GFR(eGFR)が60(ml/分/1.73m2)未満に低下していること ※GFR:糸球体濾過量といい、腎機能を表す指標です。 |
適切な対応で進行を予防しましょう!
CKDはその原因や進行度(ステージ)に応じて治療目標を定め、管理していくことが可能です。
自覚症状がなくても自己判断はせず、まずはご自分のステージを把握してみましょう。
診断基準については、こちらをご覧ください
食事療法や血圧管理、薬物療法などで腎機能の悪化を予防し、腎不全に進行することを予防できます。腎機能の悪化を防ぐには、治療を継続することが重要です。かかりつけ医に専門の医療機関の受診を勧められたら、指示に従って必ず受診しましょう。
自覚症状がなくても自己判断はせず、まずはご自分のステージを把握してみましょう。
診断基準については、こちらをご覧ください
食事療法や血圧管理、薬物療法などで腎機能の悪化を予防し、腎不全に進行することを予防できます。腎機能の悪化を防ぐには、治療を継続することが重要です。かかりつけ医に専門の医療機関の受診を勧められたら、指示に従って必ず受診しましょう。
小冊子「CKDになっちゃった どうする?こうする!」
全腎協では、一般社団法人日本宝くじ協会の助成によりCKD重症化予防のための小冊子を作成しました。はじめてCKDを学ぶ方にむけて、食事や運動、日常生活のポイントをまとめています。
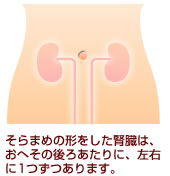
腎臓は、背中側の腰のやや上部に左右1つずつあります。健康な腎臓はソラマメのような形をしており、握りこぶしほどの大きさで、重さは1個150gほどの臓器です。
腎臓1個の中には約100万個のネフロン(糸球体と尿細管)とよばれる血液の濾過装置があり、心臓から送り出されてきた血液を濾過します。血液から濾し出された老廃物は、尿として排出されます。
腎臓1個の中には約100万個のネフロン(糸球体と尿細管)とよばれる血液の濾過装置があり、心臓から送り出されてきた血液を濾過します。血液から濾し出された老廃物は、尿として排出されます。
腎臓の主な働き
| 1.体液の調節 | 尿を多くしたり少なくしたりして、体内の水分量を一定に保つ |
|---|---|
| 2.老廃物の排泄 | 老廃物を尿として排泄 |
| 3.電解質の調節 | 電解質(ナトリウム、カリウム、カルシウム、リンなど)の濃度や量を調整する |
| 4.酸塩基の調節 | 血液を弱アルカリ性に保つ |
| 5.ビタミンDの活性化 | ビタミンDは腎臓で最終的に活性化され、活性型ビタミンDとなる。ビタミンDはカルシウム、リンのバランスを整え、正常な骨を維持するのに必要なホルモン |
| 6.エリスロポエチンの分泌 | 赤血球の産生を促すエリスロポエチンを分泌する |
| 7.レニンの分泌 | 血圧を調整するホルモンであるレニンを分泌する |
| ※5.6.7 は内分泌器官としての働き | |

腎臓の機能が低下すると…
- 水分が体にたまる…むくみ(浮腫)、高血圧、低ナトリウム血症、肺水腫
- 老廃物が体にたまる…尿毒症(食欲低下、吐き気、嘔吐、意識混濁、けいれんなど)
- 電解質が体にたまる…高カリウム血症、高リン血症
- 血液に酸がたまる…呼吸が速くなったり、電解質バランスが崩れる
- ホルモン異常…貧血、骨がもろくなる、高血圧
腎臓病にはとても多くの種類の病気があり、それぞれ症状や経過が異なります。また、治療方法や処方される薬にも違いがあります。






